宫颈机能不全
宫颈机能不全(英語:),是一类妇女在分娩周期之前出现的宫颈扩张或宫颈成熟症状。宫颈机能不全的定义各不相同,其中一个常见定义,是指在分娩或中期妊娠中,出现子宫颈无力的症状[1]。宫颈机能不全可能导致在中期或晚期妊娠中流产或早产。宫颈机能不全的另一个迹象是,在子宫内口位置出现漏斗式的宫颈管扩张[2]。
在宫颈机能不全的女性患者,宫颈扩张或宫颈成熟通常并不伴随疼痛症状或子宫收缩。在正常妊娠,扩张和收缩反应往往对应子宫收缩。宫颈机能不全的发生是由于宫颈较弱,并随着妊娠进度而带来更大压力。如果反应继续,会导致羊水破裂或早产儿诞生。
根据梅约诊所提供的数据统计,宫颈机能不全在美国是比较罕见的,发生率仅仅在怀孕案例中的1-2%,但它被认为是造成中期妊娠多达20-25%的流产原因。
诊断
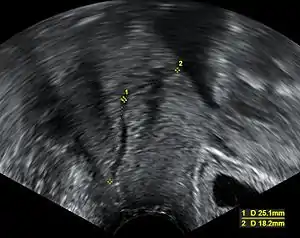
宫颈机能不全很难诊断,通常在第一次流产后才能诊断出来。一些方法包括通过对宫颈长度评估,对中期妊娠中的宫颈缩短进行超声识别[3][4]。但是宫颈长度薄,实际上已经证明是一个标记早产而不是宫颈机能不全的方法。其他的诊断方法仍未得到验证,包括有子宫输卵管造影术和宫颈气球牵引影像,以计算宫颈承受指数[1]。
通常情况下,宫颈应至少30毫米长度。宫颈机能不全的定量不同。然而,一个常规定义是在胎龄24周或之前的宫颈长度短于25厘米。早产的风险与宫颈长度呈反比[5]:
- 不到25毫米;18%早产风险
- 不到20毫米;25%早产风险
- 不到15毫米;50%早产风险
风险因素
由于宫颈机能不全而导致的早产或死胎危险因素包括有:[6]
治疗
除非威胁到正常怀孕,医师通常并不建议对宫颈机能不全进行治疗。宫颈环扎术这一外科技术,可以通过用外科缝合线缝合宫颈管,以缩小宫颈开口,达到加强宫颈肌肉的目的[8]。环扎术方法需要用窥器协助下进行,或者进行剖腹术。经腹宫颈环扎术也可实现对不同程度的宫颈机能不全进行控制,并通常在孕期14周和16周之间进行,并在第36周和38周之间拆线。在文献中曾经提到极少的并发症,包括手术期间的静脉出血,或者由于子宫血管闭塞导致的胎儿死亡 [9]。在没有预防早产情况下,宫颈环扎术也可诱导早产宫缩[10]。
研究正將一类宫颈环托视为替代宫颈环扎术的治疗方法。医师在妊娠早期将该硅胶环放置于子宫颈上,并在分娩前取出。但对于宫颈环托的效果仍有待进一步观察和分析[11]。
参考
- American College of Obstetricians and, Gynecologists. . Obstetrics and gynecology. Feb 2014, 123 (2 Pt 1): 372–9. PMID 24451674. doi:10.1097/01.AOG.0000443276.68274.cc.
- Cervical assessment (页面存档备份,存于) from Fetal Medicine Foundation. Retrieved Feb 2014.
- 陈仁彬 (编). . 北京:中国医药科技出版社. 1997年5月: 494. ISBN 7-5067-1606-2.
- Macdonald, R; Smith, P; Vyas, S. . Ultrasound in Obstetrics & Gynecology. Sep 2001, 18 (3): 211–6. PMID 11555448. doi:10.1046/j.1469-0705.2001.00459.x.
- Cervical incompetence (页面存档备份,存于) at Radiopedia. By Dr Praveen Jha and Dr Laughlin Dawes et al. Retrieved June 2014
- Althuisius SM; Dekker GA; Hummel P; Bekedam DJ; van Geijn HP. . American Journal of Obstetrics & Gynecology (Academic Press). Nov 2001, 185 (5): 1106–1112 [2017-01-14]. PMID 11717642. doi:10.1067/mob.2001.118655. (原始内容存档于2020-01-25).
- (PDF). PROTOCOL #40. Maternal Fetal Medicine, University of New Mexico. 2012-03-03 [2017-01-14]. (原始内容 (PDF)存档于2012-06-17).
- 陈必良 (编). . 西安:西安交通大学出版社. 2015年2月: 252. ISBN 978-7-5605-6429-6.
- Armarnik, S; Sheiner, E; Piura, B; Meirovitz, M; Zlotnik, A; Levy, A. . Archives of gynecology and obstetrics. April 2011, 283 (4): 765–9. PMID 21327802. doi:10.1007/s00404-011-1848-3.
- Zeisler, H; Joura, EA; Bancher-Todesca, D; Hanzal, E; Gitsch, G. . The Journal of reproductive medicine. July 1997, 42 (7): 390–2. PMID 9252928.
- Abdel-Aleem, H; Shaaban, OM; Abdel-Aleem, MA. . The Cochrane database of systematic reviews. May 31, 2013, 5: CD007873. PMID 23728668. doi:10.1002/14651858.CD007873.pub3.