神經根病變
神经根病變(英語:)又稱神经挤压[1] (pinched nerve),是指一或多處神經受到影響而無法正常工作,這可能會導致疼痛 ,無力,麻木或難以控制特定肌肉。 [2]
| 神經根病變(radiculopathy) | |
|---|---|
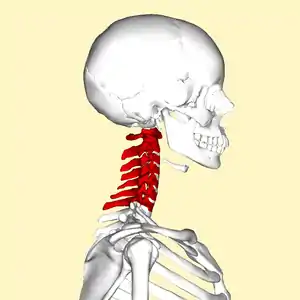 | |
| 頸部神經根病變最常發生於第五與第六頸椎之間,其次是第六與第七頸椎之間。 | |
| 分类和外部资源 | |
| 醫學專科 | 神經外科 |
| ICD-11 | 8B93 |
| DiseasesDB | 29522 |
神經根病變乃導因於脊神經離開脊髓根部後不久就遭受壓迫,也因此疼痛或其他症狀常會擴散到該神經支配的部位(肌節);例如頸部的神經根受壓迫會導致前臂疼痛和無力,而在腰椎與薦椎的壓迫則會在足部出現症狀。
注意應避免將神經根病變引起的神經根疼痛,與牽連痛(referred pain)相混淆;後者在機制和臨床特徵上均有不同。
多發性神經根病變乃指超過一個脊神經根受到影響的狀況。
原因
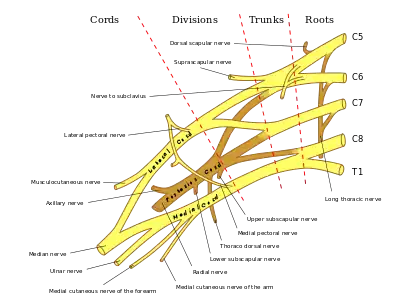
神經根病變通常是由神經根遭到機械性壓迫所致,壓迫位置常在脊椎孔或側凹處,可能繼發於椎間盤退化性疾病、骨關節炎、脊椎小關節退化或肥大、韌帶肥大、脊椎滑脫,或是上述種種因素的組合。 [3] 其他可能原因包括腫瘤、带状疱疹、HIV或莱姆病等感染,硬脊膜外膿瘍、硬脊膜外血肿、糖尿病近端神经病变、骶管囊肿,或者更罕见的原因例如结节病、蛛网膜炎、脊髓栓系综合征或贯穿性脊髓炎 。
机制
部位最常見於頸椎,最常受影響的是第六與第七脊神經。 [4]
某些傷害也可能導致神經根病變。這些傷害包括舉重物時施力不當,或是輕微傷害(例如車禍)。較少見的神經根病變原因包括腫瘤(可局部壓迫神經根)和糖尿病(可引起神經缺血)引起的損傷。
诊断

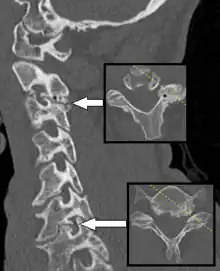
神經根病變病人常至家醫科、骨科、神經內外科求診;可以藉由疼痛,麻木和虛弱等症狀,且症狀與特定神經的分布一致 (例如坐骨神经痛),而做出臆斷。病人可能還會出現頸部疼痛或背部疼痛。理學检查可發現神經根分佈範圍之運動和感覺方面異常。如果是頸神經根病變, Spurling's test可能會引起或重現輻射到手臂的症狀。在腰部神經根病變的病人,舉腿試驗動作或股神經拉伸試驗,可能會引發腿部神經根病變症狀。 [3] 在特定神經根支配的區域中,深層肌腱反射(也稱為拉伸反射 )可能會減弱或消失。
雖然大多數神經根病變乃導因於神經受壓迫,且保守治療後4-6週內能見改善,治療指引仍然建議首先應排除反件但需要立即處理的問題。如果病人出現會陰部無感覺(馬鞍麻醉,saddle anesthesia)、小便或大便失去控制,或是腿部無力,應懷疑病人出現馬尾症候群。[3] 對於有癌症病史、無法解釋的體重減輕、躺臥時下背痛未見緩解、一再復發者解而減輕腰痛,則應懷疑癌症導致之神經根病變 。在患有糖尿病或免疫不良的病人、靜脈藥物濫用者、接受脊椎手術、注射或放置導管的病人,脊髓硬脊膜外膿瘍更為常見;病人通常有發燒、白血球增多、红血球沉降率增加等徵象。 如果懷疑有前述情形,建議進行緊急核磁共振成像以協助診斷。糖尿病近端神經病變通常發生於第二型糖尿病控制良好的中、老年人;其為突然發作且在多個皮節引起疼痛,很快伴隨著無力。诊断通常包括進行肌电图检查和腰椎穿刺 。带状疱疹於老年人與免疫不良病人較為常見中,通常(但非總是)在疼痛後出现皮疹,并在受影響的皮節出现小水泡, 可以由快速实验室测试来确认。 [5] 而在溫暖季節,於过去的1-12周内曾在可能有壁虱栖息處戶外生活者,可能罹患急性莱姆病。 [6] 在美國,萊姆病最常見於在新英格蘭和中大西洋各州,以及威斯康辛州和明尼蘇達州的部分地區,但它正在擴展到其他地區。 [7] [8] 此症最初表現通常是擴大的皮疹,病人可能有類似流感的症狀。萊姆症神經根病變通常在晚上加重,並伴有嚴重的睡眠障礙,淋巴球性腦膜炎,伴有不同程度的頭痛,但無發燒,有時還伴有顏面神經麻痺或萊姆症心臟炎 。 [9] 萊姆病也可導致較輕微的慢性神經根病變,平均在急性期後8个月發生。 可以經由血液抗体检查和腰椎穿刺確診萊姆病。 上述為需要立刻治療的情况。
如果经过4-6周的保守治疗后症状仍未改善,或者患者年龄超过50岁,则建议进行进一步检查。 [3] 美国放射科醫學會建议,对于所有患有慢性颈痛的患者, 最好先進行投影放射照相(頸椎X光照相)。 [10] 另外可能需要的檢查是核磁共振成像和神經電生理檢查。 對於怀疑患有神经病变的脊椎進行核磁共振成像可能可以發現退化性改變、关节炎疾病或引起患者症状的其他可解释症狀的证据。 神經电生理檢查包括神經傳導檢查和肌电图,可能發現懷疑之神经根损伤部位。如果病变位于背根神经节的近端,在神經傳導檢查中,可以看到複合肌肉動作電位減弱而感覺神經動作電位正常。針刺肌電圖可能顯示遭壓迫神經根出現了主動神經去支配現象,而在較慢性的神經根病變病人,則可能出現神經源性自發運動單位現象。美國神經肌肉與電診斷醫學會(The American Association of Neuromuscular & Electrodiagnostic Medicine)已發布診斷頸部與腰部神經根病變的實證治療指引。 [11] [12]
治疗
治療的理想目標在於解決根本原因並使神經根恢復正常功能。保守治療包括臥床休息, 物理治疗或僅作持續觀察;对于疼痛,可以使用非甾体类抗炎药 ,非鴉片類药物,但有些病人可能需要使用麻醉性镇痛药 。 [3] 整脊疗法是另一種選擇。系統性回顧研究顯示,有中度證據顯示脊椎整復可治療急性腰椎與頸椎神經根病變[13] [14] ,但對於慢性腰椎病變僅有低度證據支持,且沒有證據支持可用於治療胸椎神經根病變。

復健
近期受傷(例如一周前發生的受傷)尚不建議進行正式的物理治療。輕度到中度的傷害一般會在幾週內緩解。再者,急性傷害期病人通常過於疼痛而無法有效配合物理治療。通常建議等待二至三週再進行正式的物理治療。對於腰薦椎神經根病變的急性損傷,可使用藥物(例如乙酰氨基酚和非甾体抗炎药)做為第一線保守治疗。 [2]
治療性運動經常與許多前面提到的方法一起進行,治療病人時可以使用多種運動方案。運動方案應根據患者的能力和弱點進行調整。 [15] 颈胸椎区域的稳定有助于减轻疼痛和防止再次受伤。 颈椎和腰椎支撑支架通常不适合神经根病變,且可能导致支撑肌肉系统弱化。 [16] 穩定程序的第一部分是達到無痛的全範圍運動,可藉由伸展運動來進行。接著應進行強化鍛鍊訓練以恢復頸椎 , 肩帶和上半身肌肉組織。 [17] 隨著對於頸圈的依賴減少,應採用等长运动。這是在亞急性期復健運動的首選方法,因為可以抵抗萎縮並且最不可能使病情加重。
手术
保守治療對於有些患者並無法改善病情。頸椎間盤突出較大的患者可能被推薦進行手術,但是大多數情況下保守治療也有助於使脫出的椎間盤自然退縮。 [18] 神经外科医师和骨科医师會考虑进行椎间孔切开术、椎弓切开术、椎间盘切除术 。
流行病学
在美國,頸椎神經根病變發病率為每100,000例83例,比腰椎神經根病變少見。根據2010年全國頸椎神經根病變統計資料,最常見的年齡層是45至64歲之間,新病例發生率為51.03%。女性的發病率比男性高,佔病例的53.69%。超過50%的患者居住在大城市(內城區或郊區)。美國南部是最多病例的地區,佔39.27%。根據在明尼蘇達州進行的一項研究,神經根病變最常見的是第七頸椎單一神經根病變,其次是第六頸椎。 [19]
參見
外部連接
[[Category:周圍神經系統疾病]]
- . [2022-07-22]. (原始内容存档于2022-11-08).
- . OrthoInfo by American Academy of Orthopaedic Surgeons. June 2015 [22 September 2017]. (原始内容存档于2017-11-03).
- (PDF). Neurologic Clinics. May 2007, 25 (2): 387–405 [2020-05-07]. PMID 17445735. doi:10.1016/j.ncl.2007.01.008. (原始内容 (PDF)存档于2019-02-20).
- Oh, Sein; Kim, Hyung Kuk; Kwak, Jehwan; Kim, Taikon; Jang, Seong Ho; Lee, Kyu Hoon; Kim, Mi Jung; Park, Si-Bog; Han, Seung Hoon. . Annals of Rehabilitation Medicine. 2013, 37 (2): 221–8. PMC 3660483
 . PMID 23705117. doi:10.5535/arm.2013.37.2.221.
. PMID 23705117. doi:10.5535/arm.2013.37.2.221. - . Clin. Infect. Dis. 2007,. 44 Suppl 1: S1–26 [2020-05-07]. PMID 17143845. doi:10.1086/510206. (原始内容存档于2021-08-28).
- (PDF). The New England Journal of Medicine. May 2014, 370 (18): 1724–1731. PMC 4487875
 . PMID 24785207. doi:10.1056/NEJMcp1314325. (原始内容 (PDF)存档于19 October 2016).
. PMID 24785207. doi:10.1056/NEJMcp1314325. (原始内容 (PDF)存档于19 October 2016). - . Lyme Disease. Centers for Disease Control and Prevention. 2019-02-05 [April 12, 2019]. (原始内容存档于2019-04-13).
- . Risk of Lyme disease to Canadians. Government of Canada. 2015-01-27 [May 8, 2019]. (原始内容存档于2019-05-10).
- . Clinical Infectious Diseases. Aug 2016, 63 (3): 346–53. PMID 27161773. doi:10.1093/cid/ciw299.
- Gerard A Malanga. . [2017-06-29]. (原始内容存档于2018-06-12). Updated: Dec 14, 2016
- American Association of Electrodiagnostic Medicine.; So, Y. T. (PDF). Muscle & Nerve. Supplement. 1999, 8: S209–21 [2020-05-07]. PMID 16921635. (原始内容存档 (PDF)于2016-08-20).
- Cho, S. Charles; Ferrante, Mark A.; Levin, Kerry H.; Harmon, Robert L.; So, Yuen T. . Muscle & Nerve. 2010, 42 (2): 276–82 [2020-05-07]. PMID 20658602. doi:10.1002/mus.21759. (原始内容存档于2022-12-19).
- Leininger, Brent; Bronfort, Gert; Evans, Roni; Reiter, Todd. . Physical Medicine and Rehabilitation Clinics of North America. 2011, 22 (1): 105–25. PMID 21292148. doi:10.1016/j.pmr.2010.11.002.
- Zhu, Liguo; Wei, Xu; Wang, Shangquan. . Clinical Rehabilitation. 2015, 30 (2): 145–55. PMID 25681406. doi:10.1177/0269215515570382.
- Cleland, Joshua A.; Whitman, Julie M.; Fritz, Julie M.; Palmer, Jessica A. . Journal of Orthopaedic & Sports Physical Therapy. 2005, 35 (12): 802–11. PMID 16848101. doi:10.2519/jospt.2005.35.12.802.
- Muzin, S; Isaac, Z; Walker, J; Abd, O. E.; Baima, J. . Current Reviews in Musculoskeletal Medicine. 2007, 1 (2): 114–119. PMC 2684205
 . PMID 19468883. doi:10.1007/s12178-007-9017-9.
. PMID 19468883. doi:10.1007/s12178-007-9017-9. - Saal, J. A.; Saal, J. S. . Spine. 1989, 14 (4): 431–7. PMID 2718047. doi:10.1097/00007632-198904000-00018.
- Heckmann, J. G.; Lang, C. J.; Zöbelein, I; Laumer, R; Druschky, A; Neundörfer, B. . Journal of Spinal Disorders. 1999, 12 (5): 396–401. PMID 10549703. doi:10.1097/00002517-199910000-00008.
- Radhakrishnan, Kurupath; Litchy, William J.; O'Fallon, W. Michael; Kurland, Leonard T. . Brain. 1994, 117 (2): 325–35. PMID 8186959. doi:10.1093/brain/117.2.325.