艱難擬梭菌感染
艱難擬梭菌感染(Clostridioides difficile infection,CDI)是因為會形成芽孢的艱難擬梭菌造成的系統性感染[2][5]。症狀包括水狀腹瀉、發燒、噁心以及腹痛[1],約佔抗生素相關的腹瀉病例中的20%[1]。併發症包括偽膜性結腸炎、毒性巨結腸症、腸胃穿孔及敗血症[1]。
| 艱難擬梭菌感染 Clostridioides difficile infection | |
|---|---|
| 同义词 | C. difficile associated diarrhea (CDAD), Clostridium difficile infection, C. difficile colitis |
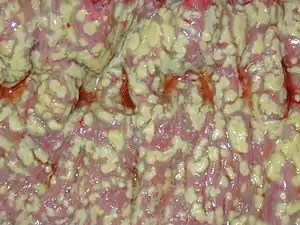 | |
| 偽膜性結腸炎的病理標本 | |
| 症状 | 水狀腹瀉、發燒、噁心以及腹痛[1] |
| 併發症 | 偽膜性結腸炎、毒性巨結腸症、腸胃穿孔及敗血症[1] |
| 类型 | 結腸炎、Clostridium difficile intestinal infectious disease[*]、疾病 |
| 肇因 | 艱難擬梭菌透過粪口路径傳播[2] |
| 风险因子 | 抗生素、氫離子幫浦抑制劑、住院、其它健康問題,或是年紀大[1] |
| 診斷方法 | 糞便培養、測量病菌的DNA或毒素[1] |
| 預防 | 洗手、醫院環境清潔[2] |
| 治療 | 甲硝唑、萬古黴素、非達黴素、糞便微生物移植[1][3] |
| 盛行率 | 453,000人(美國2011年)[2][4] |
| 死亡數 | 29,000人(美國2011年)[2][4] |
| 分类和外部资源 | |
| 醫學專科 | 感染性疾病 |
| ICD-10 | A04.704.7. |
| DiseasesDB | 2820 |
| MedlinePlus | 000259 |
| eMedicine | 226645、186458 |
艱難擬梭菌感染透過糞便中的孢子傳播[1],物體表面可能因為醫療人員的觸摸而受污染[1]。感染的危險因子包括使用抗生素、氫離子幫浦抑制劑、住院、其它健康問題,或是年紀大[1]。透過糞便培養或測量病菌的DNA或毒素可以診斷是否有感染[1]。如果有人診斷結果為陽性但不具有症狀,即稱為艱難擬梭菌帶原[1]。
預防方式包括洗手、醫院環境清潔及減少抗生素的使用[2]。大約20%的病人在停止使用抗生素後三天內會自行康復[1]。使用甲硝唑、萬古黴素、或是非達黴素通常可以治療此病[1][3]。症狀緩解後無需再檢驗,因為病患可能仍有帶原[1]。據報告,大約25%的病患會復發[6]。一些臨床試驗的結果顯示糞便微生物移植和益生菌可能可以減少復發的機會[2]。
艱難擬梭菌感染在全世界都可能發生[7]。2011年在美國大約有453,000人罹患此疾病,造成29,000人死亡[2][4]。從2001年到2016年,該疾病的全球發生率一直上升[2][7]。女人較男人容易得到此病[2]。艱難擬梭菌是在1935年被發現,並在1978年被發現可造成疾病[7]。在美國,與醫療相關的感染艱難擬梭菌感染造成每年增加1.5億的照顧費用[8]。
偽膜性結腸炎
偽膜性結腸炎(pseudomembrane colitis)是發生於結腸的艰难拟梭菌感染,症狀有伴隨惡臭的腹瀉、發燒與腹痛,嚴重時可導致毒性巨結腸症甚至有致命的危險。
發病機制
克林黴素或頭孢菌素類藥物或阿莫西林等抗生素的使用改变了在腸道內原本的菌叢生態。具體來說,由於抗生素殺滅了腸道內的某些細菌,令另一些細菌比原來的腸道環境內更容易滋長,其中尤以艰难拟梭菌最為明顯[9]。
治療
在香港,一般會處方甲硝唑,或口服或靜脈注射,以消滅腸道中的致病桿菌。事實上,甲硝唑亦是輕微至中度艰难拟梭菌感染的第一度防線[10]。 另外,亦有研究建議病人應該積極培養腸道中的益菌(例如:EC12),以平衡腸道內的生態,避免過度依賴抗生素。
与缺血性结肠炎的鉴别
伪膜性结肠炎与缺血性结肠炎的发生均涉及血流与组织中氧合作用受阻,血管内皮因缺血而受损伤。因此,两者在内镜与组织学上有相似之处,甚至重叠表现。两者的组织学类型的不同点主要在于损伤程度与病因不同而已。在缺血早期,组织学与内镜表现相同,但内镜下见到弥漫分布的点状伪膜时则倾向于难辨(育)艰难拟梭菌感染。在恢复期,组织学改变很轻微。活检标本可能仅见到个别的扩张隐窝,其内衬有细长的变性或再生上皮细胞,隐窝腔内含有少数中性白细胞。
參考資料
- . CDC. 2012-03-06 [2016-09-05]. (原始内容存档于2016-09-02).
- Butler, M; Olson, A; Drekonja, D; Shaukat, A; Schwehr, N; Shippee, N; Wilt, TJ. . AHRQ Comparative Effectiveness Reviews. March 2016: vi,1. PMID 27148613.
- Nelson, RL; Suda, KJ; Evans, CT. . The Cochrane Database of Systematic Reviews. 2017-03-03, 3: CD004610. PMID 28257555. doi:10.1002/14651858.CD004610.pub5.
- Lessa, Fernanda C.; Mu, Yi; Bamberg, Wendy M.; Beldavs, Zintars G.; Dumyati, Ghinwa K.; Dunn, John R.; Farley, Monica M.; Holzbauer, Stacy M.; Meek, James I.; Phipps, Erin C.; Wilson, Lucy E.; Winston, Lisa G.; Cohen, Jessica A.; Limbago, Brandi M.; Fridkin, Scott K.; Gerding, Dale N.; McDonald, L. Clifford. . New England Journal of Medicine. 2015-02-26, 372 (9): 825–834. PMID 25714160. doi:10.1056/NEJMoa1408913.
- Guh, AY; Kutty, PK. . Annals of Internal Medicine. 2018-10-02, 169 (7): ITC49–ITC64. PMID 30285209. doi:10.7326/AITC201810020.
- Long, Sarah S.; Pickering, Larry K.; Prober, Charles G. 4. Elsevier Health Sciences. 2012: 979. ISBN 978-1455739851. (原始内容存档于2016-09-14) (英语).
- Lessa, FC; Gould, CV; McDonald, LC. . Clinical Infectious Diseases. August 2012,. 55 Suppl 2: S65–70. PMC 3388017
 . PMID 22752867. doi:10.1093/cid/cis319.
. PMID 22752867. doi:10.1093/cid/cis319. - Leffler, DA; Lamont, JT. . The New England Journal of Medicine. 2015-04-16, 372 (16): 1539–48. PMID 25875259. doi:10.1056/NEJMra1403772.
- Sarah A. Kuehne, Stephen T. Cartman, John T. Heap, Michelle L. Kelly, Alan Cockayne & Nigel P. Minton. . Nature. 2010, 467 (7316): 711–3. PMID 20844489. doi:10.1038/nature09397.
- Stuart H. Cohen, Dale N. Gerding, Stuart Johnson, Ciaran P. Kelly, Vivian G. Loo, L. Clifford McDonald, Jacques Pepin, Mark H. Wilcox. . Infection Control and Hospital Epidemiology. 2010, 31 (5): 431–455 [2018-04-02]. doi:10.1086/651706. (原始内容存档于2020-08-16).