新生儿感染
新生儿感染(英语:Neonatal infections)是指新生儿在产前发育过程中或出生后的最初4周内获得的感染。[1]新生儿感染可能通过垂直传播(母婴传播)、分娩时在产道中或出生后感染。[2]新生儿感染可能在分娩后不久出现,也可能需要数周才会出现症状。一些新生儿感染,例如艾滋病、乙型肝炎和疟疾,需要到后期症状才会变得明显。新生儿感染的体征和症状可能包括呼吸窘迫、体温不稳、易怒、吞咽障碍、发育迟缓、持续哭闹和皮疹。
| 新生儿感染 | |
|---|---|
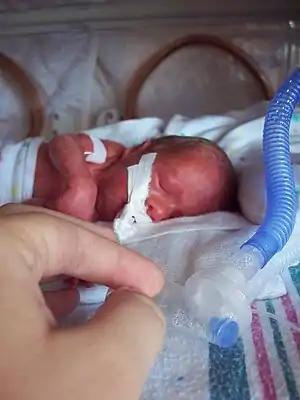 | |
| 妊娠26周,早产儿,体重小于990克,带呼吸机 | |
| 分类和外部资源 | |
| 醫學專科 | 传染病学、小儿科 |
| ICD-10 | P35-P39 |
包括先前的母体感染、早产(孕期小于37周)和胎膜早破(羊膜囊破裂)在内的风险因素会大大增加婴儿患有新生儿败血症的风险,因为这些因素会允许细菌在婴儿出生前进入子宫。早产或低出生体重的新生儿更容易患上新生儿感染。虽然早产新生儿的感染风险特别高,但是所有新生儿都可能发生感染。产前筛查妊娠期感染可以减少新生儿感染的风险。孕妇也可以接受产时抗生素预防以预防新生儿感染。[3]
新生儿呼吸窘迫综合征是新生儿感染的常见并发症,这种病症会导致早产儿呼吸困难。新生儿感染后会出现呼吸窘迫综合征,这种综合征可能会产生长期的负面后果。在某些情况下,新生儿呼吸道疾病可能会增加对未来呼吸道感染和与肺部疾病相关炎症反应的易感性。[4]
抗生素对治疗新生儿感染有效,尤其是在病原体能够迅速确定的情况下。随着技术的不断发展,病原体的鉴定已经得到了很大的改进,而不是仅仅依靠培养技术。然而,新生儿死亡率并没有随着技术的发展而下降。在工业化国家中,新生儿感染的治疗在新生儿重症监护室(NICU)进行。新生儿感染可能会给家庭带来痛苦,需要临床医生付出集中的努力来治疗。目前,改善感染治疗和预防母亲感染以避免传染给婴儿的研究正在进行中。[5]
病因学
早发性败血症(EOS)定义为在出生后72小时内出现症状,通常是由病原体从女性泌尿生殖系统传播给胎儿引起的。病原体可以通过垂直传播(在子宫内通过胎盘直接传播)或在分娩过程中经由阴道传播感染胎儿。
晚发性败血症(LOS)定义为在出生后72小时后出现症状,通常是由分娩后环境中的病原体传播引起的。需要进行静脉导管或其他侵入性手术的婴儿患上晚发性败血症的风险会增加。[6]
新生儿感染有很多病因,包括细菌、病毒和真菌病原体。传染性细菌和其他病原体的来源通常是母体的消化道和泌尿生殖道。许多这些细菌的母体感染在母亲体内是无症状的。其他可能在子宫内或分娩时传染给新生儿的母体感染包括细菌和病毒性性传播感染。新生儿抵抗感染的能力受到其不成熟的免疫系统的限制。此外,新生儿的免疫系统可能会产生使治疗复杂化的问题,例如释放炎症化学物质。另外,免疫系统的先天性缺陷也会影响婴儿抵抗感染的能力。[7]
细菌
母体胃肠道或泌尿生殖道中发现的细菌通常会导致新生儿感染。细菌感染可能表现为出生时胎儿窘迫(包括心动过速、体温不稳定或呼吸困难的体征)、新生儿败血症或新生儿脑膜炎。在NICU入院期间发生的感染更常见的是凝固酶阴性葡萄球菌,尤其是在留置导尿管的婴儿中。在婴儿出生后一个月内发生的感染更有可能是由革兰氏阳性菌和凝固酶阳性葡萄球菌引起的。[8]
B组链球菌
B组链球菌(Group B streptococcus,GBS),也称为无乳链球菌(Streptococcus agalactiae),是一种通常被认为是新生儿早发性感染的主要病因。B组链球菌是一种有包膜的革兰氏阳性球菌,定植于孕妇的消化道和泌尿生殖道。这种病原体是垂直传播的(在分娩开始后从母亲的阴道直接传播到婴儿的羊水中)。由于B组链球菌的高患病率,在孕期进行例行筛查以检测细菌是很有必要的。如果在母体的消化道和泌尿生殖道中发现此细菌,母亲将接受静脉注射抗生素(通常是青霉素或氨苄青霉素)。[9]
大腸桿菌
大肠杆菌(Escherichia coli)是一种有包膜的革兰氏阴性杆菌,由于其在孕妇消化道和泌尿生殖道中的高流行率,很有可能会导致新生儿感染。随着预防B组链球菌感染的进展,β-内酰胺耐药的大肠杆菌感染导致极低出生体重儿和早产儿的死亡率有所增加。新生儿大肠杆菌感染的常见并发症包括新生儿败血症和新生儿脑膜炎。[10]
淋球菌
淋球菌(Neisseria gonorrhoeae)是一种常见的性传播疾病,可能在分娩时感染孕妇。这种病原体通常在分娩过程中获得,发生在30%至40%的已知母体感染病例中。此外,未经治疗的母体淋病可能会增加早产的风险。新生儿淋球菌感染最常见的表现是新生儿结膜炎,这是一种眼部感染,表现为黄绿色渗出液和眼睑肿胀。如果不进行治疗,这种感染可能导致永久性视力障碍。淋球菌结膜炎的治疗包括给予单剂量的头孢曲松(抗生素)。通常,所有新生儿(无论有无症状或危险因素)在分娩后都要接受红霉素软膏涂抹于双眼。[11]
李斯特菌
李斯特菌(Listeria monocytogenes)是一种革兰氏阳性杆菌,可引起从受污染的食物中获得并存在于母亲体内的感染。这种病原体的存在有时可以通过母亲出现的消化道疾病症状来确定。母亲通过食用含有动物产品的食物,例如热狗,未经过巴氏杀菌的牛奶,熟食肉类和奶酪而感染。[12]
其他细菌病原体
其他不太常见的细菌病原体包括化脓性链球菌(Streptococcus pyogenes)、草绿色链球菌(Viridans streptococci)、肺炎链球菌(Streptococcus pneumoniae)、流感嗜血杆菌(Haemophilus influenzae)和铜绿假单胞菌(Pseudomonas aeruginosa)。
人类免疫缺陷病毒
人类免疫缺陷病毒(Human immunodeficiency virus,HIV)感染可能发生在新生儿分娩期间、子宫内通过母婴传播或产后母乳喂养。大多数传播发生在分娩过程中。传播取决于多种风险因素,通常以母亲体内的HIV病毒载量为中心。减少HIV传播的方法包括:
- 怀孕期间进行抗逆转录病毒治疗,以减少母体血液中的HIV病毒数量
- 对血浆病毒载量大于1000拷贝/毫升的母亲进行剖宫产
- 对新生儿进行预防性抗逆转录病毒治疗,特别是对病毒载量高的母亲
- 避免母乳喂养[14]
儿童HIV感染的症状会根据出现的年龄而有所不同。常见症状包括发育迟缓、肺炎等反复感染、间歇性腹泻、淋巴结肿大和鹅口疮。对于婴儿,HIV的诊断测试依赖于在血液中检测到病毒。对于感染HIV的母亲所生的婴儿,将在在出生后的数天、1至2个月以及4至6个月大时进行诊断检测。[15]
巨细胞病毒
巨细胞病毒(Cytomegalovirus,CMV)是最常见的先天性病毒感染,通常在怀孕期间通过胎盘传播。大多数患有先天性CMV感染的新生儿不会出现任何症状,但是少数被感染的新生儿会出现症状性感染。常见症状包括皮疹、小头畸形、低出生体重、黄疸、血小板减少症、癫痫发作和视网膜炎。先天性CMV感染的长期并发症可能包括感觉神经性耳聋、发育迟缓和癫痫发作。由于该疾病的高患病率,通常不会对妊娠患者进行CMV常规筛查。[16]
单纯疱疹病毒
单纯疱疹病毒(Herpes simplex virus,HSV)通常会引起唇疱疹和生殖器疱疹,在分娩过程中,通过直接接触生殖道病变而引起先天性感染。根据症状表现,新生儿HSV可分为三类:
- 局部皮肤、眼睛和口腔疾病:占新生儿HSV感染的35%至45%。症状包括皮肤局部区域出现聚集性水泡性病变(类似水泡)和红斑,可扩散到眼部或口咽部。存在进展为中枢神经系统或播散性疾病的风险,因此应对婴儿进行全面的症状进展评估。
- 中枢神经系统疾病:占新生儿HSV感染的30%。HSV会传播到脑部,导致出生后前六周内癫痫发作、嗜睡、易怒、喂养不良和体温不稳定。中枢神经系统疾病可以通过脑脊液分析或脑电图(EEG)显示的侧向周期放电来进行诊断。由于很难区分HSV中枢神经系统疾病和其他原因引起的新生儿脑膜炎,因此,建议在所有新生儿脑膜炎病例中开始经验性使用阿昔洛韦。
- 播散性疾病:占新生儿HSV感染的25%至30%。该疾病定义为多器官受累,包括肝脏、肺部、中枢神经系统、心脏、肾脏、胃肠道和皮肤。播散性HSV感染的新生儿会出现新生儿败血症的非特异性症状。所有出现新生儿败血症迹象的婴儿都应接受HSV检测和经验性抗病毒治疗。[17]
德國麻疹病毒
德國麻疹病毒(Rubella virus,RuV)是一种通过呼吸道传播的病毒,母亲在怀孕期间感染此病毒可导致先天性風疹症候群。先天性感染的风险在怀孕的前三个月最高。来自没有足够接种计划的国家的移民妇女患先天性风疹的风险会比较高。常见症状包括白内障、听力障碍、发育迟缓和先天性心脏病。[18]
寨卡病毒
寨卡病毒(Zika virus,ZIKV)是一种通过蚊子传播的节肢动物病毒,妊娠期间的感染可能会导致新生儿严重的先天异常。先天性感染可能会导致胎儿生长受限和中枢神经系统异常,包括小头畸形、脑室扩大和颅内钙化。[19]
肝炎病毒
有五种肝脏特异性病毒,即甲型、乙型、丙型、丁型和戊型肝炎病毒,有可能会对母亲和婴儿造成伤害。急性甲型肝炎病毒或急性戊型肝炎病毒感染对母婴的健康风险最大,增加了不良妊娠结局的风险。乙型、丙型和丁型肝炎病毒存在母婴传播风险,但取决于母亲潜在疾病的严重程度。然而,乙型肝炎病毒是新生儿感染的主要原因。[20]
- 甲型肝炎病毒(Hepatitis A virus,HAV)是一种无包膜的单链RNA病毒,通过粪口途径传播,主要传播途径是密切接触或摄入受污染的食物或水。在怀孕期间,甲型肝炎可导致胎盘早剥、羊水早破和早产率增加。
- 乙型肝炎病毒(Hepatitis B virus,HBV)是一种有包膜的双链DNA病毒,通过接触血液传播,主要传播途径是血液传播、性传播或围产期传播。在怀孕期间,急性乙型肝炎感染会导致早产、低出生体重和妊娠糖尿病的风险增加。慢性乙型肝炎感染是全球最大的问题。慢性乙型肝炎感染可导致急性肝功能衰竭和谷丙转氨酶升高。还存在母婴传播的风险,主要发生在在受感染母亲分娩新生儿期间。一些受感染的新生儿会发展为急性乙型肝炎,并出现腹胀、黄疸、粘土色大便和发育迟缓等症状。然而,大多数受感染的新生儿没有症状,但会在血液中持续存在乙型肝炎表面抗原和转氨酶水平升高。[20][21]
- 丙型肝炎病毒(Hepatitis C virus,HCV)是一种有包膜的单链RNA病毒,通过接触血液传播,主要传播途径是血液传播、性传播或围产期传播。慢性丙型肝炎病毒感染可能会影响妊娠结局,例如小于胎龄儿、宫内死亡、低出生体重和早产的发生率增加,但尚未观察到这些不良结局与丙型肝炎感染之间存在明确关联。此外,母婴传播的风险也会增加,主要归因于分娩过程中的事件。[20]
- 丁型肝炎病毒(Hepatitis D virus,HDV)是一种单链RNA病毒,通过接触血液传播,主要传播途径是血液传播、性传播或围产期传播。关于丁型肝炎感染对胎儿或婴儿结局影响的研究有限,但人们认为其影响与乙型肝炎感染相似。[20]
- 戊型肝炎病毒(Hepatitis E virus,HEV)是一种无包膜的单链RNA病毒,通过粪口途径传播,主要传播途径是密切接触或摄入受污染的食物或水。在怀孕期间,急性戊型肝炎感染会导致不良妊娠结局增加,例如孕产妇和胎儿发病率和死亡率增加、急性肝功能衰竭以及与早产相关的并发症。[20]
其他病毒病原体
其他新生儿期的病毒感染,如人类呼吸道合胞病毒(hRSV)、人类偏肺病毒(hMPV)、鼻病毒、人副流感病毒(HPIV)以及人类冠状病毒(Coronavirus)都与儿童后期的复发性哮喘有关。
真菌
在极低出生体重婴儿中,全身性真菌感染是一种具有严重后果的医院获得性感染。病原体通常是白色念珠菌(Candida albicans)和近平滑念珠菌(Candida parapsilosis)。一小部分真菌感染是由曲霉菌(Aspergillus)、接合菌(Zygomycetes)、马拉色菌(Malassezia)和毛孢子菌(Trichosporon)引起的。[22][23]感染通常是晚发性的。出生体重小于1000克的极低出生体重婴儿中高达9%会发展出这些真菌感染,导致败血症或脑膜炎。这些婴儿中有多达三分之一会死亡。念珠菌病与视网膜病变、早产和神经发育不良后果有关。念珠菌可以定植于低出生体重婴儿的胃肠道中。这种胃肠道定植通常是更严重的侵入性感染的前兆。当同时存在多种因素时,严重念珠菌感染的风险会增加。这些因素包括血小板减少症、念珠菌皮炎、使用系统性类固醇、出生体重小于1000克、有中心静脉导管、推迟肠内喂养、阴道分娩以及广谱抗生素使用时间的长短。[23]
原生动物
新生儿患疟疾时可能被多种不同的疟原虫感染,包括间日疟原虫(Plasmodium vivax)、三日疟原虫(Plasmodium malariae)、卵形疟原虫(Plasmodium ovale)和恶性疟原虫(Plasmodium falciparum)。在大多数情况下,先天性疟疾是由间日疟原虫和恶性疟原虫引起的。生活在疟疾流行地区的妇女会反复接触疟疾。母体感染后,母亲会产生抗疟疾抗体,这可能为婴儿提供保护。疟疾还可能引发细菌感染。[22]
在子宫内被弓形虫(Toxoplasma gondii)感染的婴儿出生时可能患有脉络膜视网膜炎或眼弓形虫病。在全球范围内,它是眼后部感染的最常见原因。最常见的症状是一只眼睛视力下降。其他体征和症状可能在新生儿期后出现,包括晚期发生脉络膜视网膜炎、颅内钙化、脑积水或中枢神经系统异常。[24]
风险因素
早产新生儿感染的风险更大,包括败血症和脑膜炎等严重并发症。由于IgG抗体和补体激活减少,早产新生儿的免疫系统通常时无效。此外,早产新生儿需要更长的住院时间,包括放置会增加感染风险的侵入性设备。
新生儿感染的母体危险因素包括:
- 绒毛膜羊膜炎,是一种妊娠期间羊水和胎膜的急性炎症,通常由多种微生物细菌感染引起。感染迹象包括产妇发烧、阴道分泌物、子宫压痛或排尿疼痛。
- B组链球菌感染,B组链球菌是一种细菌病原体,常见于健康女性的消化道和阴道膜。这种细菌的存在通常是无症状的,因此,怀孕患者将在分娩前常规筛查是否存在B组链球菌。
- 37周前分娩,早产儿需要更多的医疗干预且免疫防御能力较差,因此这些新生儿感染的风险增加
- 胎膜早破,羊膜破裂与新生儿分娩之间的时间长短与新生儿感染的风险直接相关。延长的分娩过程增加了新生儿对细菌和病毒病原体的暴露,增加了感染的机会。[25]
机制
炎症伴随着感染,而且可能使治疗和康复复杂化。炎症与早产儿肺部生长减慢有关。[26]
发病机制
最近发现母婴体液中存在微生物,以前认为这些体液是无菌的,这为母亲和婴儿都存在炎症反应提供了一种解释。61%患有绒毛膜羊膜炎或羊水炎症的孕妇被发现感染了微生物,而且通常存在不止一种病原体。在15%的孕妇中,尽管没有病原体的证据,但仍存在炎症,这可能表明还有其他原因。此外,51%至62%的患有羊膜炎的孕妇也存在胎盘炎症。[26]
诊断
感染的诊断基于从母亲或婴儿的典型无菌的部位中检出病原体。不幸的是,多达一半的孕妇在感染了淋病和其他性传播疾病后是没有症状的。[27][28][29]感染的诊断样本取自尿液、血液或脑脊液。感染的诊断也可以借助于使用更不具特异性的测试,例如确定白细胞总数、细胞因子水平和其他血液测试和体征。[30]
| 感染迹象 | 备注 | 参考文献 |
|---|---|---|
| 全血细胞计数异常 | 血液中的感染迹象:白细胞总数增加、未成熟中性粒细胞的存在 | [31][32] |
| C反应蛋白增加 | 血液中的一种化学物质,表明婴儿的免疫系统正在积极应对感染 | [31][32][33] |
| 辅助肌肉的使用 | 使用肋间肌辅助呼吸 | [32] |
| 心跳过速 | 心率比正常情况快 | [31] |
| 心跳过缓 | 心率比正常情况慢 | [31] |
| 胸廓凹陷 | [32] | |
| 呼吸困难 | 婴儿呼吸困难 | [31][32] |
| 鼻翼搧動 | 吸气时宝宝的鼻孔会张开 | [32] |
| 呼气呻吟 | 婴儿呼气时发出用力的声音 | [32][34] |
| 呼吸中止 | 婴儿停止呼吸 | [31][32] |
| 皮疹 | [32] | |
| 尿培养阳性 | [31] | |
| 脑脊液培养阳性 | [31] | |
| 其他培养物呈阳性 | 从眼睛、耳道、脐、腋以及肛门提取的液体培养物呈阳性 | [31] |
| 缺乏活力 | 宝宝看起来很累,动作缓慢或没有动作 | [31][32] |
| 肌张力低下 | 肌肉看起来松弛无力 | [31][32] |
| 失温 | [31] | |
| 刺激 | 婴儿看起来不舒服并且难以安抚 | [31][32] |
| 微弱的哭泣 | [32] | |
| 肺炎 | [31] | |
| 灌注不良 | 血液循环不良 | [31][32] |
| 低血压 | [32] | |
| 酸中毒 | 血液中的酸碱度失衡 | [31][32] |
| 腹泻 | 水样、不成形的粪便 | [32] |
| 喂养不良 | [31] | |
| 需氧量 | [31] | |
| 膨胀的囟门 | 头上的软点鼓了起来 | [32] |
| 癫痫 | [31][32] | |
| 发烧 | [31] | |
| 弥散性血管内凝血 | 大面积凝血 | [32] |
| 肾功能衰竭 | 肾功能不全 | [32] |
| 菌血症 | 从新生儿血液中培养出的细菌 | [31] |
病毒感染
症状和上呼吸道病毒病原体的分离具有诊断意义。病毒鉴定可以采用特异性免疫学方法和聚合酶链式反应(PCR)。通过检测病毒抗原可以迅速确认病毒的存在。用于识别RSV病毒的方法和材料具有85%至95%的特异性和敏感性,但并非所有研究都证实了这种敏感性。而抗原检测的敏感性相对较低,大约在65%至75%之间。[35]
预防
为了减少新生儿感染,在英国和美国提供了对孕妇进行HIV、乙型肝炎和梅毒筛查的服务。[37][38]
在分娩前进行阴道抗生素冲洗并不能预防B组链球菌感染。[31][39]在分娩前在阴道使用氯己定也不能预防新生儿感染。[40]
由于B组链球菌可在30%的女性下生殖道中定植,因此通常在孕妇怀孕35至37周时对孕妇进行该病原体的检测。在分娩前给母亲使用抗生素治疗可以降低新生儿感染率。[31]通过使用青霉素治疗母亲可以预防婴儿感染。自从采用这种预防性治疗以来,B组链球菌感染导致的婴儿死亡率下降了80%。[36]
患有有症状的生殖器疱疹并接受抗病毒预防治疗的母亲在分娩时不太可能出现活动性、有症状的病例,这可能会降低分娩时传播 HSV 的风险。剖宫产可降低婴儿感染的风险。[41]
母乳喂养已被证明可以保护新生儿免受某些感染。[42][43][44][45][46]母乳还可预防坏死性小肠结肠炎。[47]
甲型、乙型和丁型肝炎可通过接种疫苗来预防。甲型肝炎可以通过接种HAV疫苗来预防,而乙型和丁型肝炎都可以通过接种HBV疫苗来预防。[20]
乙型肝炎疫苗接种是新生儿接受的前两次注射之一。[48]另一种是维生素K,防止维生素K缺乏性出血症。[49]如果孕妇乙型肝炎呈阳性,婴儿除了乙型肝炎疫苗外还将接受额外剂量的乙型肝炎免疫球蛋白,以防止疾病从母亲传染给婴儿。[50]预防乙型肝炎至关重要,因为目前尚无治愈方法。[51]
通常,在未接种疫苗的个体中,病毒性肝炎家族会由于细胞毒性淋巴细胞的细胞介导反应而导致肝损伤。[52]急性病毒性肝炎可导致黄疸、胆红素升高、肝酶(天冬氨酸转氨酶、丙氨酸转氨酶和碱性磷酸酶)升高和流感样症状。[52]重要的是,急性新生儿乙型肝炎感染在大约90%的时间内会发展为慢性乙型肝炎。[53]对于乙型肝炎和丁型肝炎,最重要的长期并发症是进展为肝硬化和肝细胞癌,这具有很高的发病率和死亡率。[54]
治疗
新生儿感染治疗通常在确诊病因之前就开始了。新生儿感染可以用抗生素进行预防性治疗。[55]母体抗生素治疗主要用于预防B组链球菌。[30]
有生殖器疱疹病史的妇女可以用抗病毒药物治疗,以防止可能在出生时感染婴儿的症状性病变和病毒脱落。使用的抗病毒药物包括阿昔洛韦、喷昔洛韦、伐昔洛韦和泛昔洛韦。只有极少量的药物可以在胎儿体内检测到。婴儿中与药物相关的异常并没有增加,这可能归因于阿昔洛韦。尚未评估抗病毒药物在儿童生长发育后的长期作用。中性粒细胞减少可能是阿昔洛韦治疗新生儿HSV感染的并发症,但通常是短暂的。[41]免疫球蛋白疗法尚未被证明有效,因此不推荐使用。[56]
流行病学
每年有多达330万新生儿死亡,其中23.4%死于新生儿感染。败血症或肺炎导致的死亡约有一半发生在分娩后的第一周。在工业化国家中,对感染B组链球菌的母亲进行预防性抗生素治疗、早期发现新生儿败血症以及对新生儿使用抗生素已降低了死亡率。[31]在北美,估计每10万名活产婴儿中就有5至80人患有新生儿疱疹。在美国以外的国家,HSV的患病率较低。在英国,发病率要低得多,估计为每10万活产儿有1.6例。大约70%至80%的受感染婴儿的母亲没有HSV感染史。[41]
新生儿死亡率较低的地区包括欧洲、西太平洋和美洲,这些地区的败血症发病率占全球新生儿死亡总数的9.1%至15.3%。相比之下,像尼日利亚、刚果民主共和国、印度、巴基斯坦和中国等资源贫乏的国家中,败血症导致的死亡占总死亡人数的22.5%至27.2%。[31]
在英国,新筛查出乙型肝炎、梅毒和HIV感染的孕妇比例自2010年以来一直保持稳定,分别约为0.4%、0.14%和0.15%。包括既往诊断在内,孕妇乙型肝炎和HIV的估计患病率较高,分别为0.67%和0.27%。由于抗体水平低而被评估为易患风疹的孕妇增加了60%以上,达到约7.2%。然而,这种增加可能是由于测试方法和评估标准的变化。[57]
在北美,化脓性链球菌是1960年代之前与新生儿败血症相关的最常见病原体。在过去的二十年中,引起败血症的最常见病原体是凝固酶阴性葡萄球菌,它们以与受感染的中央静脉或动脉导管相关的生物膜形式存在。[55]感染可能是致命的,并导致存活到儿童期的婴儿长期发病和残疾。[55]新生儿败血症影响每1000例活产128例。败血症婴儿可发生脑膜炎。[30]患有HSV的准妈妈在怀孕期间有75%的机会至少发作一次。[41]在有限的研究中发现,在非洲,患有疟疾的母亲所生的婴儿有7%会感染先天性疟疾。[22]
研究
对感染风险的易感性和免疫缺陷是活跃的研究领域。有关病毒在新生儿感染中的作用的研究很少。研究还在继续探讨肠道、皮肤和其他人类微生物组在新生儿期的定植和保护作用。[26][30]由于工业化地区能够在临床实验室中确认诊断和病原体的存在,因此比较富裕和贫困国家之间的诊断成功率会更加困难。并非在所有情况下都可以进行临床检测,临床医生必须依靠新生儿的感染症状进行诊断。来自非洲和东南亚的研究数据很少。[31]
一些研究的结果是确定了诊断工具和程序,可以识别资源贫乏地区感染B组链球菌的母亲。这些程序使用起来既简单又便宜。那些被确定为被感染的母亲可以在婴儿出生前接受预防性治疗。[31]
乳杆菌属的益生菌施用已显示出一些成功。的益生菌治疗已经显示出一定的成功。[59]
目前正在测试B组链球菌疫苗,但尚未上市。在美国,疫苗接种估计能够预防4%的早产B组链球菌感染和60至70%的新生儿B组链球菌感染。母亲接种疫苗的预计好处是预防899例B组链球菌病和35例婴儿死亡。在预防B组链球菌方面节省的费用可能超过4300万美元。在无法进行筛查和预防性治疗的中低收入国家,接种疫苗可能特别有益。分析人士预测,B组链球菌疫苗接种可预防30至54%的婴儿B组链球菌病例。筛查、预防性抗生素和疫苗可预防48%的感染。[60]
参见
参考文献
- Neil K. Kaneshiro; David Zieve; Isla Ogilvie, eds. (December 4, 2013). "Neonate". U.S. National Library of Medicine. Retrieved January 16, 2016.
- Mary T. Caserta (October 2015). "Overview of Neonatal Infections". Merck Sharp & Dohme Corporation. Retrieved January 16, 2015.
- Singh M, Alsaleem M, Gray CP. Neonatal Sepsis. [Updated 2022 Sep 29]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK531478/
- Suzanne Reuter, Chuanpit Moser, Michelle Baack; Respiratory Distress in the Newborn. Pediatr Rev October 2014; 35 (10): 417–429. https://doi.org/10.1542/pir.35-10-417
- Brenda L Tesini (September 2022). "Antibiotics in Neonates". Merck Sharp & Dohme Corporation. Retrieved February 16, 2023.
- Singh M, Alsaleem M, Gray CP. Neonatal Sepsis. [Updated 2022 Sep 29]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK531478/
- Camacho-Gonzalez A, Spearman PW, Stoll BJ. Neonatal infectious diseases: evaluation of neonatal sepsis. Pediatr Clin North Am. 2013 Apr;60(2):367-89. doi: 10.1016/j.pcl.2012.12.003. Epub 2013 Jan 17. PMID 23481106; PMCID: PMC4405627
- Cantey, Joseph B; Edwards, Morven S (2022). "Clinical features, evaluation, and diagnosis of sepsis in term and late preterm neonates" Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. (Accessed on January 31, 2023)
- Santos RP, Tristram D. A practical guide to the diagnosis, treatment, and prevention of neonatal infections. Pediatr Clin North Am. 2015 Apr;62(2):491-508. doi: 10.1016/j.pcl.2014.11.010. PMID 25836710; PMCID: PMC7127476
- Sejal Makvana, Leonard R. Krilov; Escherichia coli Infections. Pediatr Rev April 2015; 36 (4): 167–171. https://doi.org/10.1542/pir.36-4-167
- Speer, Michael E. (2023). "Gonococcal infection in the newborn" Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. (Accessed on February 16, 2023)
- "Listeria (Listeriosis)". Centers for Disease Control and Prevention. 22 October 2015. Retrieved 2015-12-23.
- "Tetanus and neonatal tetanus (NT)". WHO Western Pacific Region. Archived from the original on 2014-05-03.
- Hughes, Brenna L; Cu-Uvin, Susan. (2022). "Intrapartum management of pregnant women with HIV and infant prophylaxis in resource-rich settings" Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. (Accessed on February 16, 2023)
- Abbas M, Bakhtyar A, Bazzi R. Neonatal HIV. [Updated 2022 Sep 20]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK565879/
- Demmler-Harrison, Gail J. (2021). "Congenital cytomegalovirus infection: Clinical features and diagnosis" Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. (Accessed on February 5 2023).
- Demmler-Harrison, Gail J. (2022). "Neonatal herpes simplex virus infection: Clinical features and diagnosis" Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. (Accessed on January 31, 2023)
- Lanzieri, Tatiana; Redd, Susan; Abernathy, Emily; Icenogle, Joseph. (2022). "Chapter 15: Congenital Rubella Syndrome". Centers for Disease Control and Prevention. Accessed on February 16, 2023.
- "Epidemiological update: Outbreaks of Zika virus and complications potentially linked to the Zika virus infection". European Centre for Disease Prevention and Control. 17 December 2015. Retrieved 18 January 2016.
- Terrault, Norah A.; Levy, Miriam T.; Cheung, Ka Wang; Jourdain, Gonzague. . Nature Reviews Gastroenterology & Hepatology. 12 October 2020, 18 (2): 117–130 [2023-03-08]. ISSN 1759-5053. PMID 33046891. doi:10.1038/s41575-020-00361-w. (原始内容存档于2023-04-21) (英语).
- . Merck Manuals Professional Edition. [2022-09-12]. (原始内容存档于2023-03-08) (美国英语).
- Martin, Richard. . Philadelphia, PA: Elsevier/Saunders. 2015. ISBN 978-1-4557-5617-9; Access provided by the University of Pittsburgh.
- Cloherty, John. . Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. 2012. ISBN 978-1-60831-777-6; Access provided by the University of Pittsburgh.
- Torgerson, Paul R; Mastroiacovo, Pierpaolo. . Bulletin of the World Health Organization. 2013, 91 (7): 501–508. ISSN 0042-9686. PMC 3699792
 . PMID 23825877. doi:10.2471/BLT.12.111732.
. PMID 23825877. doi:10.2471/BLT.12.111732. - Cantey, Joseph B; Edwards, Morven S (2022). "Clinical features, evaluation, and diagnosis of sepsis in term and late preterm neonates" Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. (Accessed on January 31, 2023
- Pryhuber, Gloria S. . Clinics in Perinatology. 2015, 42 (4): 697–718. ISSN 0095-5108. PMC 4660246
 . PMID 26593074. doi:10.1016/j.clp.2015.08.002; Access provided by the University of Pittsburgh.
. PMID 26593074. doi:10.1016/j.clp.2015.08.002; Access provided by the University of Pittsburgh. - Kumar, Ritu; Bronze, Michael Stuart. . Medscape. 2015 [23 January 2019]. (原始内容存档于2015-04-03).
- Zakher, Bernadette; Cantor MD, Amy G.; Daeges, Monica; Nelson MD, Heidi. . Annals of Internal Medicine. December 16, 2014, 161 (12): 884–894. CiteSeerX 10.1.1.691.6232
 . PMID 25244000. S2CID 207538182. doi:10.7326/M14-1022.
. PMID 25244000. S2CID 207538182. doi:10.7326/M14-1022. - Kenner, Carole. 5th. New York, NY: Springer Publishing Company, LLC. 2014. ISBN 978-0-8261-0975-0. Access provided by the University of Pittsburgh.
- Fanaroff, Avroy. . Philadelphia, PA: Elsevier/Saunders. 2013. ISBN 978-1-4160-4001-9; Access provided by the University of Pittsburgh.
- Santosham, Mathuram; Chan, Grace J.; Lee, Anne CC; Baqui, Abdullah H.; Tan, Jingwen; Black, Robert E. . PLOS Medicine. 2013, 10 (8): e1001502. ISSN 1549-1676. PMC 3747995
 . PMID 23976885. doi:10.1371/journal.pmed.1001502.
. PMID 23976885. doi:10.1371/journal.pmed.1001502. - Sinha, Sunil. . Chichester, West Sussex: John Wiley & Sons. 2012. ISBN 978-0-470-67040-8; Access provided by the University of Pittsburgh.
- van de Laar, Rafli; van der Ham, David P.; Oei, S. Guid; Willekes, Christine; Weiner, Carl P.; Mol, Ben W.J. . European Journal of Obstetrics & Gynecology and Reproductive Biology. 2009, 147 (2): 124–129. ISSN 0301-2115. PMID 19819609. doi:10.1016/j.ejogrb.2009.09.017.
- . www.gpnotebook.co.uk. [2023-03-09]. (原始内容存档于2016-03-05).

- Mayhall, C. . Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. 2012. ISBN 978-1-60831-300-6; Access provided by the University of Pittsburgh.
- Florin, Todd. . Philadelphia, PA: Elsevier Saunders. 2011. ISBN 978-1-4377-1155-4.
- . GOV.UK. 1 January 2015 [2016-01-07]. (原始内容存档于2019-07-23).
- Koumans, Emilia H. A.; Rosen, Jennifer; Dyke, Melissa K. van; Zell, Elizabeth; Phares, Christina R.; Taylor, Allan; Loft, John; Schrag, Stephanie. . American Journal of Obstetrics & Gynecology. 2012-02-01, 206 (2): 158.e1–158.e11. ISSN 0002-9378. PMC 4707941
 . PMID 22030318. doi:10.1016/j.ajog.2011.08.027 (English).
. PMID 22030318. doi:10.1016/j.ajog.2011.08.027 (English). - Ohlsson, Arne; Shah, Vibhuti S; Stade, Brenda C; Ohlsson, Arne. . Reviews. 2014, 12 (12): CD003520. PMID 25504106. doi:10.1002/14651858.CD003520.pub3.
- Lumbiganon, Pisake; Thinkhamrop, Jadsada; Thinkhamrop, Bandit; Tolosa, Jorge E. . The Cochrane Database of Systematic Reviews. 2014-09-14, 2014 (9): CD004070. ISSN 1469-493X. PMC 7104295
 . PMID 25218725. doi:10.1002/14651858.CD004070.pub3.
. PMID 25218725. doi:10.1002/14651858.CD004070.pub3. - Hollier, Lisa M; Wendel, George D; Hollier, Lisa M. . Reviews. 2008, (1): CD004946. PMID 18254066. doi:10.1002/14651858.CD004946.pub2; Access provided by the University of Pittsburgh.
- Kunz C, Rodriguez-Palmero M, Koletzko B, Jensen R. . Clinics in Perinatology. June 1999, 26 (2): 307–33. PMID 10394490. doi:10.1016/S0095-5108(18)30055-1.
- Rodriguez-Palmero M, Koletzko B, Kunz C, Jensen R. . Clinics in Perinatology. June 1999, 26 (2): 335–59. PMID 10394491. doi:10.1016/S0095-5108(18)30056-3.
- Hanson LA, Söderström T. . Progress in Clinical and Biological Research. 1981, 61: 147–59. PMID 6798576.
- Van de Perre P. . Vaccine. July 2003, 21 (24): 3374–6. PMID 12850343. doi:10.1016/S0264-410X(03)00336-0.
- Jackson KM, Nazar AM. . The Journal of the American Osteopathic Association. April 2006, 106 (4): 203–7. PMID 16627775.
- Isaacs, David. . Chichester, West Sussex, UK: Wiley Blackwell. 2014. ISBN 978-0-470-65460-6; Access provided by the University of Pittsburgh.
- . utswmed.org. [2022-09-19]. (原始内容存档于2022-12-04) (美国英语).
- Jullien, Sophie. . BMC Pediatrics. 2021-09-08, 21 (Suppl 1): 350. ISSN 1471-2431. PMC 8424792
 . PMID 34496783. doi:10.1186/s12887-021-02701-4.
. PMID 34496783. doi:10.1186/s12887-021-02701-4. - Eke, Ahizechukwu C.; Eleje, George U.; Eke, Uzoamaka A.; Xia, Yun; Liu, Jiao. . The Cochrane Database of Systematic Reviews. 2017-02-11, 2 (2): CD008545. ISSN 1469-493X. PMC 6464495
 . PMID 28188612. doi:10.1002/14651858.CD008545.pub2.
. PMID 28188612. doi:10.1002/14651858.CD008545.pub2. - Suk‐Fong Lok, Anna. . Hepatology Communications. 2018-11-15, 3 (1): 8–19. ISSN 2471-254X. PMC 6312657
 . PMID 30619990. doi:10.1002/hep4.1281.
. PMID 30619990. doi:10.1002/hep4.1281. - Bertoletti, Antonio; Ferrari, Carlo. . Journal of Hepatology. April 2016, 64 (1 Suppl): S71–S83 [2023-03-10]. ISSN 1600-0641. PMID 27084039. doi:10.1016/j.jhep.2016.01.026. (原始内容存档于2022-11-24).
- Zhang, H W; Yin, J H; Li, Y T; Li, C Z; Ren, H; Gu, C Y; Wu, H Y; Liang, X S; Zhang, P; Zhao, J F; Tan, X J; Lu, W; Schaefer, S; Cao, G W. . Gut. December 2008, 57 (12): 1713–1720. ISSN 0017-5749. PMC 2582333
 . PMID 18755887. doi:10.1136/gut.2008.157149.
. PMID 18755887. doi:10.1136/gut.2008.157149. - Yang, Dan-Hong; Wang, Wei-Ping; Zhang, Qiang; Pan, Hong-Ying; Huang, Yi-Cheng; Zhang, Jia-Jie. . World Journal of Gastroenterology. 2021-05-07, 27 (17): 2025–2038. ISSN 1007-9327. PMC 8108039
 . PMID 34007137. doi:10.3748/wjg.v27.i17.2025.
. PMID 34007137. doi:10.3748/wjg.v27.i17.2025. - MacDonald, Mhairi. . Philadelphia: Wolters Kluwer. 2015. ISBN 978-1-4511-9268-1; Access provided by the University of Pittsburgh.
- Ohlsson, Arne; Lacy, Janet B. . The Cochrane Database of Systematic Reviews. 29 January 2020, 1 (1): CD001239. ISSN 1469-493X. PMC 6988993
 . PMID 31995649. doi:10.1002/14651858.CD001239.pub6.
. PMID 31995649. doi:10.1002/14651858.CD001239.pub6. - (PDF). Infection reports Volume 9 Number 43 Published on: 4 December 2015 HIV – STIs Antenatal screening for infectious diseases in England: summary report for 2014 (报告) 9 (Public Health England). 4 December 2015 [8 January 2016]. (原始内容存档 (PDF)于2022-09-15).
|issue=被忽略 (帮助) - Siriwachirachai, Thitiporn; Sangkomkamhang, Ussanee S; Lumbiganon, Pisake; Laopaiboon, Malinee; Siriwachirachai, Thitiporn. . Reviews. 2014, 2014 (11): CD007772. PMC 6823264
 . PMID 25374369. doi:10.1002/14651858.CD007772.pub3; Access provided by the University of Pittsburgh
. PMID 25374369. doi:10.1002/14651858.CD007772.pub3; Access provided by the University of Pittsburgh - Baucells, B.J.; Mercadal Hally, M.; Álvarez Sánchez, A.T.; Figueras Aloy, J. . Anales de Pediatría. 2015, 85 (5): 247–255. ISSN 1695-4033. PMID 26611880. doi:10.1016/j.anpedi.2015.07.038
 .
. - Cortese, Francesca; Scicchitano, Pietro; Gesualdo, Michele; Filaninno, Antonella; De Giorgi, Elsa; Schettini, Federico; Laforgia, Nicola; Ciccone, Marco Matteo. . Pediatrics & Neonatology. 2015, 57 (4): 265–273 [2023-03-12]. ISSN 1875-9572. PMID 26750406. doi:10.1016/j.pedneo.2015.09.007
 . (原始内容存档于2022-09-15).
. (原始内容存档于2022-09-15).
拓展阅读
- Jenster, Meike; Bonifacio, Sonia L.; Ruel, Theodore; Rogers, Elizabeth E.; Tam, Emily W.; Partridge, John Colin; Barkovich, A. James; Ferriero, Donna M.; Glass, Hannah C. . Pediatric Research. 2014-07-01, 76 (1): 93–99. ISSN 0031-3998. PMC 4062582
 . PMID 24713817. doi:10.1038/pr.2014.47.
. PMID 24713817. doi:10.1038/pr.2014.47. - . www.guideline.gov. [2016-01-15]. (原始内容存档于2016-01-06).