睡眠相位后移症候群
睡眠相位后移症候群(英語:,簡稱DSPS或DSPD)是一种慢性睡眠紊乱,患者的昼夜节律(生物钟)相较于大众和社会规范的节律出现延迟。这种紊乱会影响到睡眠时间、警觉性高峰期、核心体温、荷尔蒙等的周期。
| 睡眠相位后移症候群 Delayed sleep phase disorder | |
|---|---|
| 同义词 | Delayed sleep-wake phase disorder, delayed sleep phase syndrome, delayed sleep phase type |
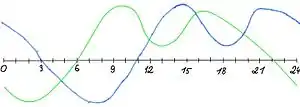 | |
| Comparison of standard (green) and DSPD (blue) circadian rhythms | |
| 症状 | 失眠 |
| 类型 | 睡眠障碍、晝夜節律性睡眠障礙、疾病 |
| 肇因 | 夜猫子 |
| 診斷方法 | 体格检查 |
| 治療 | 光照治療、行为矫正[*] |
| 分类和外部资源 | |
| 醫學專科 | 睡眠醫學 |
| ICD-11 | 7A60 |
| ICD-10 | G47.2 |
| eMedicine | 1188944 |
在臨床診斷中,部分患者要到等至天亮才能入睡,一旦睡着,睡眠时間卻跟正常人相約,故在早晨难以醒来。除了一些患有睡眠呼吸中止症等睡眠障碍的患者外,他們的睡眠品質大多正常,然而這種晚睡晚起的狀態,令人難以按时上班上课,擾亂作息時序。[1]同时,患者可能还会有显著长于24小时的昼夜节律周期。[2]
研究表明这种疾病有遗传因素,并且根据症状的严重程度或多或少可以得到控制,但尚无有效的治疗方法。[3]此症常在儿童期或青春期出現[4],一些人的症状会隨年紀增長而消失,但一些人卻終生受此症困擾。外國一些研究指每2000人約3人會患上此症,佔人口比例約0.15%,男女患者數目相約;而長期受失眠困擾的病人中,約7-10%患有此症。[5]
睡眠相位后移症候群在1981年由美國紐約蒙特菲奥雷医疗中心的醫生最早提出[6][5],但由於此症候群長期受忽視,不少病人未曾嘗試接受治療,有時亦會誤诊成一般失眠。
定义
根据国际睡眠障碍分类(ICSD),睡眠相位后移症候群的判斷標準為[7]:
- 睡眠相位相對於理想作息,具有不可控的延後;表現出慢性或反覆(至少三個月)抱怨無法在正常時間入睡及在社會期望的時間醒來。
- 當不需要遵守嚴格的時間表時,患者的睡眠品質和長度跟同年齡相適應。
- 一旦入睡,就幾乎沒有維持睡眠的困難。
- 患者相對嚴重或絕對無法透過強迫在正常時間睡覺和起床,來將睡眠相位提前。
- 睡眠-睡醒日誌和/或活動記錄器量測出(至少兩週)一致的入睡習性,通常晚於凌晨兩點以及長時間的睡眠。
- 偶爾可能會出現非晝夜節律的日子(亦即跳過整個白天和晚上以及部分第二天時間不睡),接著是持續 12 到 18 小時的睡眠。
- 不符合其他導致入睡困難或嗜睡之睡眠障礙標準。
- 如果使用以下實驗方法,則其須證明睡眠習性具有明顯的延遲:1) 24 小時睡眠多項生理檢查(或連續兩晚的睡眠多項生理檢查併中間做多次入睡潛伏期間測試),2) 持續體溫檢測顯示,體溫最低點延遲到了習慣性睡眠的後半段。
如下一些特征把睡眠相位后移症候群从其它睡眠障碍中区分出来:
- 患者至少能在早上甚至是下午有正常的睡眠(甚至睡眠品質更好)。相比之下,长期失眠患者不会感觉在早上入睡比晚上更容易。
- 患者每天晚上几乎是准时的感觉到睡意。如果他们在这个时候躺下休息,他们能迅速的进入梦乡。儿童患者在没有感觉到睡意的时候会拒绝上床睡觉,但是如果能允许他们在平常睡觉时间前不在床上躺着,就上床时间的争吵就会消失。
- 患者可以睡得很好并且很规律,如果让他们遵循自己的生物钟,如周末或者假期的时候。
- DSPS是一个长期的病症,诊断这个综合征需要根据至少一个月的临床表现。
一个被强迫按照朝九晚五方式生活的DSPS患者经常被拿来与一个经常有6个小时时差的人来做比较。他们都在工作日的晚上少睡幾個小时,但是会在周末或者下午补回来。周末睡觉或者下午的瞌睡会让DSPS从白天的困倦中解脱出来,但是却更加强化了他的睡眠相位后移。
DSPS患者通常都是严重的夜猫子,他们感觉半夜三更的时候头脑最敏捷,做事情效率最高。DSPS患者不能轻易的强迫自己早睡。他们会在床上辗转反侧好几个小时,有些时候,到了去上课或上班的时候都还没合眼。
当DSPS患者寻求医疗帮助的时候,他们一定很多次尝试改变自己的睡眠规律了。早期的失败的尝试一般包括:放松技术、早睡、催眠、酒精、安眠药、床头读物和家庭疗法。其中部份使用过安眠药的患者说,这种药让他们感觉疲惫或放松,却不能带来睡意。患者经常求助于家人在早上唤醒他们,或者他们会设置许多闹钟。因为这种症状在青春期的时候比较普遍,通常是患者的父母最先寻求帮助,因为他们费了九牛二虎的力气也不能叫醒他们的孩子去准时上学。
流行
根据ICSD的诊断标准,对1万名挪威成年人的随机调查显示DSPS的患病率为0.17%;相似的调查针对1,525名日本成年人显示患病率为0.13%。另外尚有一些调查指出在青少年中的患病率高达7%。
生理学解释
DSPS是一种人体的计时系统(生物鐘)紊乱。一般认为,重置生物鐘(入睡、醒來時間)的能力减弱是导致DSPS的原因。DSPS患者通常有非常长的日夜节律周期,或者对日光重置生物钟的反应很弱。
如果头天晚上没睡足,一个有正常日夜节律系统的人通常会很快的入睡。早睡通常会自动的提前他们的日夜节律时钟。相比之下,就算DSPS患者缺乏睡眠,他們仍然不能在他们的通常睡觉时间之前入睡。研究人员发现,缺乏睡眠不能夠重置DSPS患者的日夜节律时钟。
努力按照正常作息生活的DSPS患者会很难入睡,也很难醒来。因为他们的生物鐘不是在那个相位上。而正常人上夜班如果沒有调整好,也会有相同的症状。
DSPS患者的其他日夜节律机能上也有后移,比如褪黑素的分泌和体温最低值,相应的入睡和醒来的周期。入睡,自然的醒来,还有其他很多的内部机能都同时后移了相同的时间。如果考虑到不能被周围人接受的睡觉和醒来的时间,非杓型(non-dipper)高血压也和DSPS有关。
多数情况下,无法知道为什么DSPS患者的生物鐘异常。DSPS看上去是遗传的:大量的证据显示这个问题和hPer3 (human period 3)有关。也有一些有记录的病例是由于脑外伤引起的DSPS和非24小时睡眠周期综合征。
也有非常少的病例是DSPS发展成非24小時睡眠覺醒障礙,这是一种非常严重的导致衰弱的睡眠紊乱,患者每天都晚睡一点。
诊断
DSPS靠临床观察,机体活动变化记录仪监测或者睡眠记录来持续跟踪患者长达至少3个星期。
DSPS经常被误诊。经常被误诊为一种精神障碍。DSPS经常和很多其他疾病混淆,如,精神心理的失眠,抑郁症,精神障碍如精神分裂症或者注意力不足过动症,还有其他睡眠障碍,或一些故意的行为,如不想去上学。睡眠医药的从业者指出,DSPS的诊断准确率实在太低,急需对睡眠障碍者进行更好的生理学教育。
对患者的影响
由于大众对这种疾病的认识不够,导致了DSPS患者承受了更多的压力,如被视为无纪律或懒惰。父母通常被责备没有适当的教育子女,学校则很少能容忍长期的迟到, 缺勤,或者上课睡觉的学生,并且不会认为他们是得了一种长期的疾病。
世界卫生组织2004年关于睡眠对于健康影响的会议上,睡眠专家指出:
|
中长期的影响,特别是DSPS。患者忍受着长期的失眠以及由于缺少睡眠导致的行为意识的后果。患者更倾向于滥用酒精和其他物质,一些年轻人还产生的犯罪倾向。在日夜节律和心理障碍(如季节性的易发紊乱,抑郁症,躁郁症)之间也发现的强烈的联系。[8]. |
到了DSPS患者得到正确的诊断之前,他们已经很长时间被误诊,或者被加上懒惰,不思进取的员工或学生的标签。误诊为心理问题给患者和家人带来了巨大的痛苦,还导致了一些患者服用了一些不合适的精神药品。对于很多患者,准确的诊断出DSPS是他一生的转折点。
治疗
对DSPS的治疗非常特别。这跟治疗失眠不一样,重视患者睡眠品質的同时要兼顾时间问题。症状較轻的患者可以用每天提早15分钟起床直到达到期望时间的办法,严重一些的患者,在治療方面,通常有以下的一些治疗方法:
开始DSPS治疗以前,患者通常被要求按照他们自己的作息来有规律的睡眠,要保证他们在“白天”不瞌睡,让患者在治疗开始的时候讓精神放鬆是非常重要的。
- 光线治疗,配合全光谱灯,通常早上30-90分钟照射10,000勒克斯。日光也是可以的。光线治疗通常会要求患者在早晨花更多的时间。这个方法需要几天至2周才能见效,之后可以不时的使用来保持效果。避免晚上有强光也会有帮助。
- 調整枕頭高度。枕頭太高或太低會影響頸椎生理曲線。[9]
- 不用有色玻璃窗,對治療DSPS有幫助。[10]
- 把晚上開著的6500K 色溫的燈管都換成2700K 或者4000K 的燈管。[11]相對黃光而言,白光能推遲生物鐘。[12]
- 變換睡姿。[13][14]
- 晚餐不要太晚。[15]
- 不蒙被或者不使用過於沉重的被子。[16]
- 时间疗法,连续几天晚睡觉几个小时,来重置生物鐘。時間治療的安全性還不完全清楚。[17]
- 睡前1小时或更早的时候补充小剂量(约1毫克)褪黑素,也可能帮助建立早一些的作息,特别是结合光线治疗在自主醒来的时候。但是一些褪黑素的副作用是扰乱睡眠,噩梦,白天萎靡不振。长期的褪黑素副作用还不知道,也不能随便生产。在一些国家,荷尔蒙是处方药,或者根本不能买到。在美国和加拿大,褪黑素的供应不受限制。
- 一些人声称大剂量的维生素B12可以让睡意正常出现,但是疗效似乎不彰。
- 最近新批准的新药柔速瑞有明确的疗效,它在某些方面的功效类似人工合成的褪黑素。生产柔速瑞所受到的监管和其它处方药一样,所以避免了褪黑素补充剂的纯度及其衍生的问题。
- 莫达非尼(Modafinil)是一种美国批准的治疗轮班工作睡眠紊乱(SWSD)的药物,SWSD和DSPS有很多共同特点,很多临床医生用这个疾病来描述DSPS病患。但是莫达菲尼不能解决DSPS的深层原因,他只能提高缺乏睡眠的病患的生活质量。如果在理想睡觉时间前12小时以内服用莫达菲尼会恶化DSPS症状,因为实际上他会推后入睡醒来的周期。
- 定期清潔、吸塵蟎。[18]
- 曾經有過利用曲唑酮來治疗DSPS的成功案例可查。[19]
- 可尝试利用食物来快速重置生物钟,禁食24小时以上并在下一个早晨准时起床吃早餐。[20]
适应晚睡的时间
长期的治疗成功的比率并没有确切的数字,但是有经验的临床医生明白,DSPS是非常难治愈的。
在晚上工作,或者在家工作的人,DSPS似乎不是什么大问题。他们中多数人并没意识到这是一种“紊乱”。一些DSPS患者打瞌睡,更有一些人白天睡4小时,晚上睡4小时,尽管白天长时间的瞌睡导致晚上更加没有睡意。一些比较适合DSPS患者工作的岗位包括保安,在剧院或者媒体工作,自由作家,呼叫中心,护理,出租车或者卡车司机。
一些DSPS病患虽然经历了很多年的治疗,仍然不能适应早睡。睡眠研究員 Dagan 及 Abadi 認為,應將此類無法治療的 DSPS 病例正式歸類為一種隱形殘疾:“睡眠周期紊乱(SWSD)缺陷”。
針對DSPS的復健包括了接受病情,選擇允許晚睡的職業或經營彈性工時的家庭企業。在一些学校,患有DSPS的学生可以在他们精力最集中的时间段参加考试。
| SWSD殘疾的患者應被鼓勵去接受他們的病是終身的,並且唯有接受復健才能提高他們的生活質量。醫生必須認識到SWSD殘疾的病情,並將其告知負責職業及社會復健的公共機構。[21] |
在美國,《美國身心障礙法》要求雇主為患有睡眠障礙的員工提供合理的住宿條件。 對於DSPD,這可能代表雇主須為通常按“朝九晚五”執行的工作安排出較晚的工作時間。[22]
DSPS和抑郁症
在有记载的DSPS病例中,近半数还罹患抑郁症或者其他心理疾病。DSPS和抑郁症之间的联系还不是很清楚。有一半的DSPS患者没有抑郁症说明DSPS不是简单的抑郁症的症状。就算在抑郁症患者中,时间治疗的疗效也比直接治疗抑郁要好。
普遍认为,DSPS是引起抑郁的重要原因,因为它是一种带来很大压力和误解的紊乱。存在能联系睡眠机制和抑郁的神经化学物质也是一种可能。
患有抑郁症的DSPS患者应该同时接受针对两种疾病的治疗。一些证据显示,DSPS的有效治疗可以改善患者的精神面貌,从而让抑郁症的治疗更加有效果,同时,对抑郁症的治疗可以让患者的DSPS治疗成功率更高。
流行文化中的DSPS
引用
- Hirshkowitz M. . Yudofsky SC, Hales RE (编). 4th. Arlington, Virginia: American Psychiatric Publishing. 2004: 324–325 [2022-07-02]. ISBN 978-1-58562-005-0. (原始内容存档于2022-07-04).
Individuals with delayed sleep phase are more alert in the evening and early nighttime, stay up later, and are more tired in the morning.
- Micic G, de Bruyn A, Lovato N, Wright H, Gradisar M, Ferguson S, et al. . Journal of Sleep Research. December 2013, 22 (6): 617–24. PMID 23899423. doi:10.1111/jsr.12072
 .
. - Patke A, Murphy PJ, Onat OE, Krieger AC, Özçelik T, Campbell SS, Young MW. . Cell. April 2017, 169 (2): 203–215.e13. PMC 5479574
 . PMID 28388406. doi:10.1016/j.cell.2017.03.027.
. PMID 28388406. doi:10.1016/j.cell.2017.03.027. - Dagan Y; Eisenstein M Circadian rhythm sleep disorders: toward a more precise definition and diagnosis. Chronobiol Int 1999 Mar;16(2):213-22
- . eMedicine World Medical Library from WebMD. [2006-06-04]. (原始内容存档于2008-12-05).
-
- Weitzman, E.D., Czeisler, CA; et al. . Archives of General Psychiatry. 1981, 38: 737–746.
- American Academy of Sleep Medicine International Classification of Sleep Disorders, Revised Edition (页面存档备份,存于) 2001.
- WHO Technical meeting on sleep and health - meeting report, accessed August 12 2006 的存檔,存档日期2006-10-09.
- . [2018-02-09]. (原始内容存档于2019-06-09).
- . 2012-09-03 [2016-05-30]. (原始内容存档于2016-07-01).
- . [2016-05-30]. (原始内容存档于2020-09-23).
- . [2016-10-06]. (原始内容存档于2019-06-11).
- . [2016-10-06]. (原始内容存档于2017-03-05).
- . 家庭医生在线. 2013-06-15 [2016-10-06]. (原始内容存档于2019-06-21).
- . 南文博雅. 2014.
- . 2013-01-05.
- Morgenthaler, TI; Lee-Chiong T; Alessi C; Friedman L; Aurora N; Boehlecke B; Brown T; Chesson AL; Kapur V; Maganti R; Owens J; Pancer J; Swick TJ; Zak R. . Sleep (Associated Professional Sleep Societies, LLC). November 2007, 30 (11): 1445–59 [2010-09-26]. PMC 2082098
 . PMID 18041479.
. PMID 18041479. - . 2013-01-29 [2017-09-21]. (原始内容存档于2019-06-16).
- Nakasei, Shinji et al. Trazodone advanced a delayed sleep phase of an elderly male: A case report Sleep and Biological Rhythms Volume 3 Page 169 - October 2005
- . [2019-10-13]. (原始内容存档于2019-10-13).
- Dagan, Yaron and Abadi, Judith Sleep-Wake Schedule Disorder Disability: A lifelong untreatable pathology of the circadian time structure. Chronobiology International 2001; Volume 18, Number 6 Pages: 1019 - 1027
- . Business Management Daily. 1 November 2003.
- . [2007-05-11]. (原始内容存档于2021-01-26).
參考資料
- Thorpy, M.J.; et al. . Journal of Adolescent Health Care. 1988, 9: 22 – 27.
- . Lancet. 1992, 340: 884.
- Regestein, Q.; et al. . General Hospital Psychiatry. 1995, 17: 335 – 345.
- Regestein, Q. and Monk, TH. . American Journal of Psychiatry. 1995, 152: 602–608 [2007-05-11]. (原始内容存档于2007-05-13).
外部链接
- Stanford University - Delayed Sleep Phase Syndrome (页面存档备份,存于)
- ClevelandClinic.org - Delayed Sleep Phase Syndrome and Advanced Sleep Phase Syndrome
- Center for Environmental Therapeutics (页面存档备份,存于) - Discusses the use of light therapy, for SAD, nonseasonal depression, and DSPS. You can use the Ask the Doctor forum to have questions answered by clinical and research specialists from Columbia University. There is a self-assessment questionnaire to choose the optimum timing of light therapy for any individual.
- DSPSinfo.org (页面存档备份,存于) - Written by and for DSPS sufferers
- Niteowl mailing list (页面存档备份,存于): an active support group for people with DSPS, and their families, since 1995.
- Sleep Discrimination - Night People, the Overlooked Minority